Алкогольная болезнь печени — это хроническое заболевание печени, вызванное длительным и чрезмерным потреблением алкоголя. Алкоголизм является одной из основных причин развития этого заболевания.
Одной из важнейших функций печени является обработка и выведение вредных веществ из организма. Однако, при чрезмерном употреблении алкоголя, печень не справляется с этой задачей, и начинаются процессы разрушения тканей. Алкоголь вызывает воспаление печени и приводит к дегенерации клеток, что в дальнейшем может привести к циррозу печени.
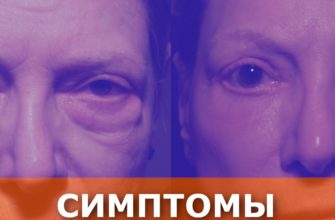
Симптомы алкогольной болезни печени могут варьировать от легких до тяжелых. Ранние признаки заболевания могут включать усталость, аппетитные расстройства, тошноту и потерю веса. По мере развития болезни, могут возникать такие симптомы, как желтуха, отеки, сильные боли в области печени и повышенная кровоточивость.
Алкогольная болезнь печени: сущность и основная информация
Алкогольная болезнь печени — это хроническое заболевание печени, вызванное длительным и чрезмерным потреблением алкоголя. Она является одной из наиболее распространенных причин возникновения печеночной недостаточности и цирроза печени.
Воздействие алкоголя на печень происходит в несколько стадий. На первых этапах алкоголизма печень может испытывать воспаление, но при малозначительном ущербе самостоятельно восстанавливается. Однако, с увеличением длительности и интенсивности употребления алкоголя, печень неспособна справиться с негативными воздействиями и начинает развиваться алкогольная болезнь печени.
Симптомы алкогольной болезни печени могут включать желтуху, увеличение размеров печени и селезенки, нарушение функции печени, расширение сосудов живота и другие признаки печеночной недостаточности. Диагноз алкогольной болезни печени обычно устанавливается на основе анамнеза, клинического обследования, результатов биохимического анализа крови и лабораторных тестов.
Признаки и симптомы алкогольной болезни печени
Алкогольная болезнь печени — это хроническое заболевание печени, вызванное длительным и чрезмерным потреблением алкоголя. Это состояние может привести к серьезным осложнениям и даже смерти, поэтому важно знать основные признаки и симптомы алкогольной болезни печени, чтобы своевременно обратиться за медицинской помощью.
Вот некоторые основные признаки и симптомы алкогольной болезни печени:
- Увеличение печени: печень становится большой и опухшей из-за воспаления и накопления жира внутри нее. Это может привести к ощущению тяжести или дискомфорта в правом верхнем квадранте живота.
- Желтуха: кожа и глаза могут приобрести желтый оттенок из-за нарушения функции печени и накопления желчных пигментов в организме.
- Асцит: возможно накопление жидкости в брюшной полости, что может привести к увеличению живота в объеме и наблюдению отека в ногах и лодыжках.
- Кровотечение: алкогольная болезнь печени может привести к нарушению синтеза тромбоцитов и снижению осмотического давления, что может привести к кровотечениям, особенно кровотечению из пищеварительного тракта.
Это лишь некоторые из основных признаков и симптомов алкогольной болезни печени. Если у вас есть подозрения на наличие этого заболевания, важно немедленно обратиться к врачу для диагностики и лечения.
Желтуха

Желтуха — это состояние, характеризующееся окрашиванием кожи, слизистых оболочек и склер глаз в желтый цвет. Желтуха является одним из наиболее распространенных симптомов алкогольной болезни печени.
Желтуха развивается из-за нарушения процесса образования и выведения желчных пигментов, особенно биллирубина — продукта разложения эритроцитов. При алкогольной болезни печени происходит повреждение печеночных клеток, что приводит к их некрозу и нарушению функции разрушения биллирубина. Кроме того, алкоголь вызывает сужение желчных протоков, что также препятствует нормальному оттоку желчи.
Желтуха является серьезным признаком повреждения печени и требует медицинского вмешательства. Пациентам с желтухой рекомендуется обратиться к гастроэнтерологу или гепатологу для диагностики и лечения алкогольной болезни печени.
Отечность живота при алкогольной болезни печени

Алкогольная болезнь печени — это серьезное заболевание, которое может привести к различным осложнениям, включая отечность живота. Отечность живота, также известная как асцит, возникает из-за накопления жидкости в брюшной полости, вызванной нарушенной функцией печени.
Прогрессирующее повышение давления внутри печени, вызванное алкоголем, приводит к повреждению печеночных клеток и снижению их способности функционировать. В результате возникает задержка жидкости в организме, особенно в брюшной полости, что приводит к отечности живота. Она проявляется увеличением размера живота, ощутимой тяжестью и дискомфортом.
Лечение отечности живота обычно включает в себя применение диеты с ограничением потребления натрия и жидкости, прописывание диуретиков для удаления избыточной жидкости, а в некоторых случаях может потребоваться проведение парацентеза или перитонеальной диализа. Важно заметить, что лечение отечности живота должно быть частью общего плана лечения алкогольной болезни печени, включающего прекращение потребления алкоголя и поддержку функции печени.
Факторы риска развития алкогольной болезни печени
Алкогольная болезнь печени (АБП) является одной из наиболее распространенных причин печеночной недостаточности и высокой смертности. По данным Всемирной организации здравоохранения, более половины случаев цирроза печени вызваны именно алкоголем. Существует несколько факторов риска, которые могут увеличить вероятность развития АБП.
- Количественное потребление алкоголя: чем больше алкоголя потребляет человек, тем выше риск развития АБП. Длительное и чрезмерное употребление алкоголя нагружает печень, вызывая воспаление и повреждение клеток.
- Частота употребления алкоголя: регулярное употребление алкоголя, особенно в больших количествах, увеличивает вероятность развития АБП. Это связано с накоплением токсических веществ в печени, которые повреждают ее клетки.
- Генетическая предрасположенность: у некоторых людей есть генетические мутации, которые делают их более восприимчивыми к повреждению печени от алкоголя. В таких случаях уже небольшие дозы алкоголя могут вызвать серьезные проблемы со здоровьем печени.
- Сопутствующие заболевания: наличие других заболеваний печени или факторов, повышающих риск их развития, таких как ожирение или вирусный гепатит, могут увеличить вероятность развития АБП.